Las cataratas son una de las patologías oculares más frecuentes y una de las principales…

Las cataratas y su tratamiento
¿Qué es la catarata?
La catarata es la opacificación o pérdida de transparencia del cristalino, en cualquiera de sus partes. No hay que confundirla con la presbicia, que se trata de la pérdida de flexibilidad del cristalino al cabo de los años (se vuelve rígido) y, en consecuencia, se pierde la capacidad de enfocar objetos cercanos.
Es la enfermedad ocular más común y la causa de pérdida visual reversible más tratada mundialmente. La forma más común es la que aparece con la edad (más frecuente a partir de los 60-65 años), aunque hay otras causas que luego abordaremos.
¿Qué es el cristalino?
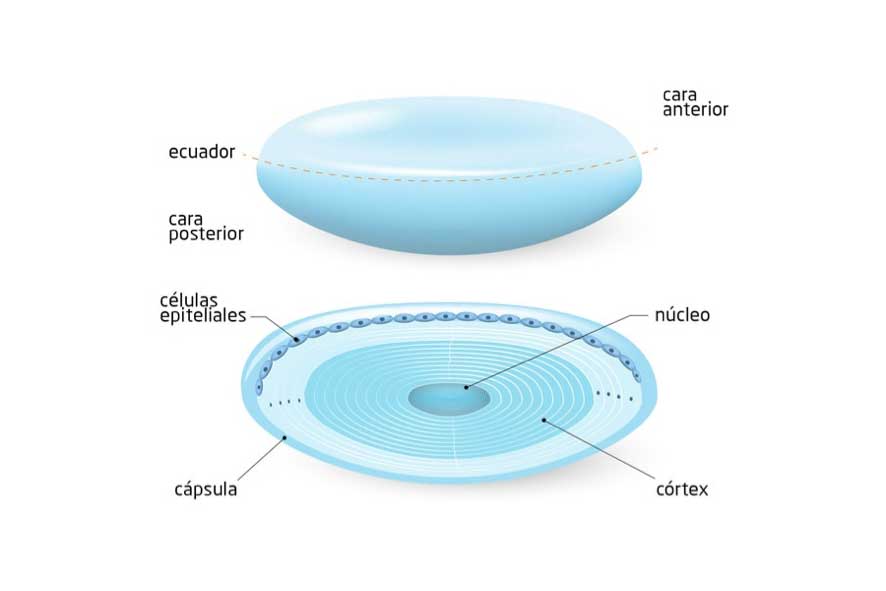
El cristalino es una estructura en forma de lente transparente que se sitúa justo detrás de la pupila (el agujero central del iris por el que entra la luz al ojo). Su función es enfocar la luz en retina; además, sirve para enfocar objetos cercanos modificando su forma (se hace más curvo) gracias a su estructura flexible y a la acción del músculo ciliar. Consta de varias partes:
- Núcleo, la zona central del cristalino. Desde esta zona se forman las fibras del cristalino hacia las capas más externas.
- Corteza, las fibras que envuelven el núcleo del cristalino. Dichas fibras se disponen en capas concéntricas al núcleo de forma que facilitan que el cristalino pueda abombarse y cambiar su curvatura. Quedan delimitadas en la parte externa por una capa de células epiteliales rodeadas por la cápsula.
- Cápsula, las fibras que rodean todo el cristalino y compuesta por: cápsula anterior (se sitúa en la cara anterior, desde su ecuador) y cápsula posterior (se sitúa en la cara posterior).
Partes del cristalino.
El cristalino se encuentra sujeto al ojo en todo su contorno por unas fibras transparentes llamadas zónulas de Zinn, las cuales conectan el cristalino con el cuerpo ciliar. Esta estructura contiene el músculo ciliar, que es el encargado de cambiar la curvatura del cristalino para así enfocar objetos cercanos (acomodación).
¿Qué síntomas ocasionan las cataratas?
Las cataratas provocan disminución de la agudeza visual lejana, perdida de la intensidad de los colores y deslumbramientos o fotofobia (molestias con la luz), además de pérdida de la sensibilidad al contraste. Al hacerse más denso el cristalino, también pueden provocar miopía (lo que puede llevar a que se vea mal de lejos pero mejor de cerca) así como astigmatismo, que afecta a la visión de lejos y cerca.
Al repartirse más luz en menos zonas concretas de la retina, los pacientes con cataratas suelen tener dificultad para ver bien de noche y/o necesitar más luz y mayor contraste para poder leer.
Otro de los síntomas de algunos tipos de cataratas es la visión “doble” o diplopía monocular con uno de los ojos (una misma letra se ve “doblada” justo encima de la otra), provocado o bien por el astigmatismo inducido por la catarata, o bien por la propia catarata que dispersa la luz al chocar con la opacidad.
Muchos de los síntomas que provoca la catarata son debidos a la dispersión de la luz al chocar con la opacidad.
¿Cuáles son las causas de las cataratas?
El cristalino es un órgano que crece durante toda la vida. Las fibras que se van creando en el núcleo van añadiendo más y más capas (como una cebolla) hasta que dichas fibras se van acumulando y las proteínas que lo forman se van desnaturalizando (envejece). Esta es la causa más común, y que ocurre siempre por el mero hecho de envejecer. Como ya se ha comentado, suelen aparecer los primeros signos en torno a los 55-60 años, aunque pueden observarse antes, siendo relativamente frecuente encontrar cierto grado de catarata en jóvenes miopes con miopía elevada.
Otras causas son:
- Exposición a la radiación ultravioleta. La radiación Ultravioleta (UVA) acelera el proceso de envejecimiento del cristalino, ayudando a oxidar las células de crecimiento y a desnaturalizar las proteínas que lo forman. Para evitarlo lo mejor es usar gafas de sol con filtro UVA 100%.
- Algunos factores ambientales o laborales pueden ser propensos a la aparición de cataratas, como los sopladores vidrio, horneros, panaderos… etc.
- Algunas enfermedades sistémicas, sobre todo la diabetes, pueden acelerar el proceso de envejecimiento. Hay otras enfermedades que se relacionan con la aparición precoz de cataratas, como la hipertensión arterial, obesidad, enfermedades neurológicas, etcétera…
- Todo aquello que toque o golpee el cristalino provocará una catarata en esa zona. La intensidad del golpe determinará la extensión y densidad de la misma.
- Antecedentes familiares de cataratas precoces. Es común que en casos en los que aparecen cataratas a una edad relativamente joven, la descendencia pueda presentar el mismo cuadro.
- El uso de algunos medicamentos puede provocar cataratas, como, por ejemplo: los corticoides orales, la terapia hormonal sustitutiva, medicación con componentes de estatina para la reducción del colesterol y otros.
- Existe evidencia de aumento de aparición de cataratas en caso de tabaquismo y de alcoholismo.
- Algunas enfermedades que provocan inflamación ocular como la uveítis.
- Cirugías intraoculares pueden producir una catarata como por ejemplo la vitrectomía (procedimiento para tratar enfermedades quirúrgicas de la retina) o el implante de lentes intraoculares tipo ICL (que se implantan delante del iris).
¿Qué tipos de cataratas hay?
Hay diferentes tipos de cataratas, que se pueden clasificar usando dos criterios distintos: según la causa que la origina, o según la posición o parte del cristalino que afecta.
Según su causa, tenemos:
- Catarata senil. Es el tipo más común, ya que su origen viene del crecimiento del cristalino con la edad, junto con la desnaturalización de las proteínas que lo componen. Suelen afectar al núcleo (son nucleares) en su mayoría, aunque en ocasiones son mixtas.
- Catarata secundaria. En esta clasificación entran todas aquellas cataratas secundarias a enfermedades sistémicas (como las cataratas diabéticas), secundarias a enfermedades inflamatorias (como en la Iridociclitis heterocrómica de Fuchs) o secundarias a un tratamiento continuado con medicamentos (como en las cataratas secundarias al uso de corticoides orales). Las cataratas diabéticas tienen una forma característica en forma de copo de nieve, y pueden revertir si el equilibrio glucémico se recupera (como ya se ha hablado en la entrada sobre diabetes).
- Catarata traumática, como ya hemos explicado, provocado por un golpe. Podría incluirse dentro de este punto a algunos tipos de cataratas iatrogénicas, aquellas que se producen al tocar el cristalino durante una cirugía cercana al cristalino.
- Catarata por radiación. Puede ser o por exposición prolongada a la radiación ultravioleta o a radiación infrarroja (soldadores). Hay estudios que afirman que aquellos profesionales que trabajan con rayos X tienden a tener cataratas precoces.
- Catarata congénita. Este tipo es especial. En este caso el bebe nace con la opacidad del cristalino, porque en su origen este no se formó adecuadamente. Es muy necesaria la intervención urgente para evitar que se quede ese ojo ambliope (este caso se explica dentro de la entrada de ojo vago).
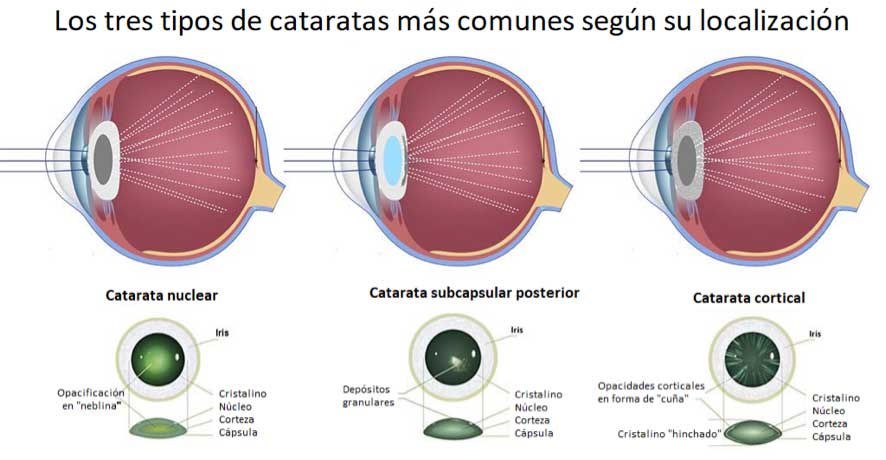
Según la localización de la catarata dentro del cristalino, hay sobre todo tres tipos que son los más frecuentes, los cuales son:
- Catarata nuclear, que se forma en el núcleo de forma dispersa y uniforme (las más frecuentes). Su evolución suele ser lenta. Las seniles suelen presentar esta forma.
- Catarata cortical, que se forman en la corteza en forma de cuñas. Este tipo produce una dispersión mayor que las nucleares. También pueden aparecer y crecer más rápidamente que las de tipo nuclear.
- Catarata subcapsular posterior. A pesar de no ser muy extensas, pueden hacer caer la visión de forma notable y avanzar con mayor rapidez en pocos meses. Cuando la causa es el uso de corticoides orales de larga duración suelen presentar esta forma.
Tipos de cataratas más comunes y su manifestación y efectos en la luz.
Dentro de la clasificación anterior, hay algunos otros tipos mucho menos frecuentes:
- Catarata subcapsular anterior. No son frecuentes, y pueden aparecer secundarias a uveítis anteriores, traumas, irradiaciones, dermatitis atópica o cirugía con implante de lente intraocular fáquica ICL.
- Catarata polar anterior. Aparecen en la cápsula anterior justo en el eje visual central, pero no suelen molestar en la visión y no se tratan, salvo que realmente puedan afectarla (raro). Lo común es que aparezcan de nacimiento, aunque a veces sean consecuencia de un traumatismo.
- Catarata polar posterior, igual que el anterior caso. Algo más frecuentes que las polares anteriores, su aparición está relacionada con la formación del cristalino durante la maduración del ojo en estado embrionario.
¿Cómo se trata la catarata?
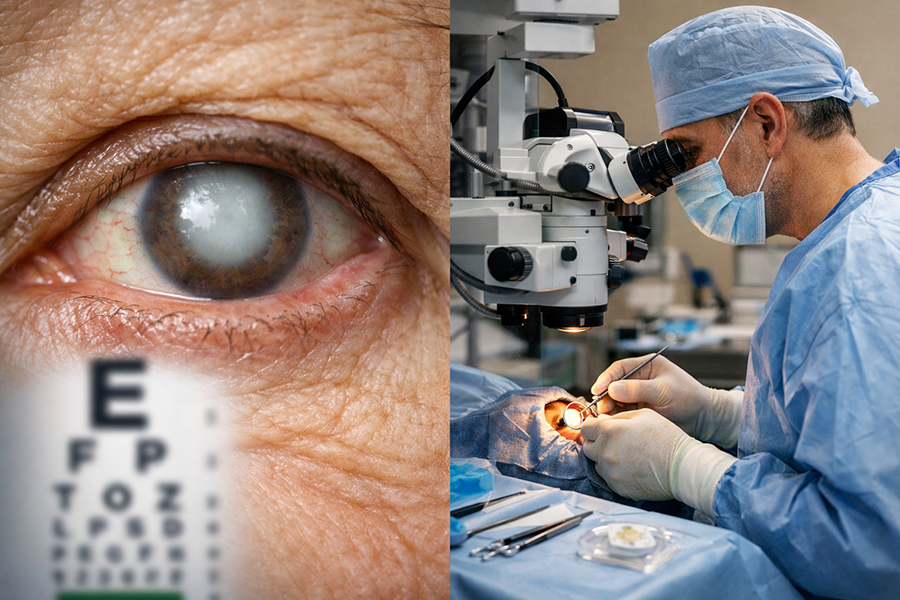
La catarata no tiene tratamiento médico, es decir, no se trata ni con gotas (colirios) ni con medicamentos vía oral ni inyectados. El único tratamiento existente es quirúrgico, es decir, extraer el cristalino opacificado y sustituirlo por una lente intraocular transparente.
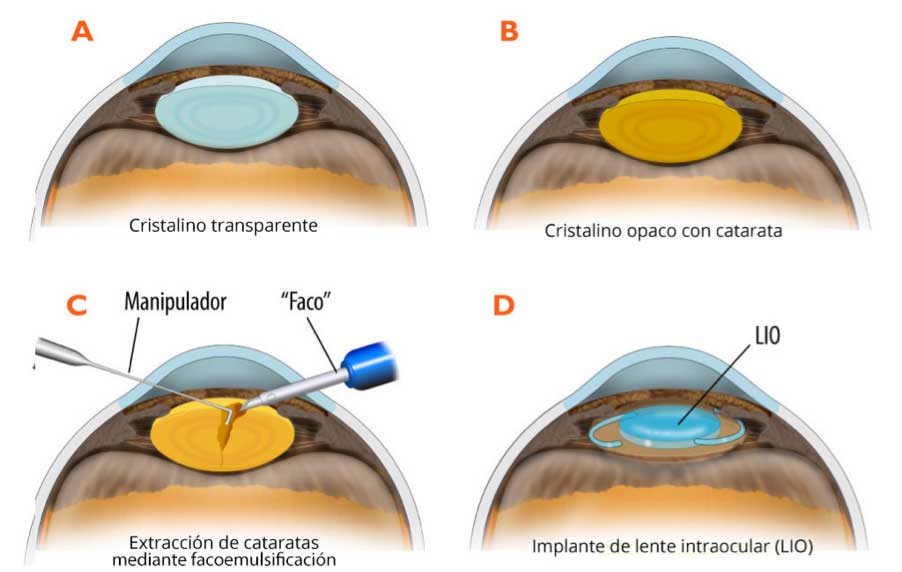
Esquema de la intervención de cataratas.
La cirugía es altamente efectiva y estadísticamente con pocas complicaciones. La anestesia es tópica (solo con gotas) y sedación, o peribulbar (con una inyección anestésica alrededor del ojo). Solo excepcionalmente se plantea la anestesia general.
La técnica utilizada es la Facoemulsificación (se fragmenta y se aspira el cristalino mediante ultrasonidos con un instrumento llamado “faco”) a través de una microincisión de 2.2 mm que no precisa sutura, y se sustituye el cristalino envejecido por una lente intraocular monofocal o trifocal, ya sea tórica o no (más adelante se hablará de los tipos de lente intraocular). El cristalino es como una especie de “saco” que con la cirugía le abrimos una abertura superior y a través de la misma aspiramos su contenido (la catarata), conservando la cápsula posterior, donde apoyaremos la lente intraocular introducida. La cirugía dura entre 20-30 minutos y se realiza en régimen ambulatorio. El paciente llega a la clínica, se opera y tras la recuperación anestésica vuelve a casa.
Tras la cirugía, el paciente podrá hacer vida normal sin hacer grandes esfuerzos, ejercicio físico intenso o nadar en piscina/playa, y al cabo de unos días (durante los cuales se hace seguimiento del paciente), el ojo alcanza la visión máxima. Durante 3 a 4 semanas se precisa tratamiento con gotas para evitar la infección e inflamación post-operatoria. El objetivo de la cirugía es tratar de dejar al ojo operado sin necesidad de corrección en lejos, o incluso de lejos y cerca si se va a implantar una lente intraocular multifocal.
Una vez operado, la catarata extraída no vuelve a crecer. Ahora bien, como ya hemos explicado, durante la cirugía la lente intraocular se apoya en la cápsula posterior del cristalino, la cual puede opacificarse al cabo de los meses o años (volviendo a aparecer síntomas de borrosidad). Esta opacificación se le ha denominado coloquialmente «lente ensuciada», aunque la lente intraocular no se haya ensuciado en realidad. En esos casos, el tratamiento se puede realizar en consulta aplicando láser YAG en la zona opacificada (intervención denominada “capsulotomía”) y una vez realizada ya no vuelve a aparecer más. Es un procedimiento ambulatorio, sencillo e indoloro de 2 a 3 minutos de duración.
En la siguiente animación hecha por ordenador pueden ver el proceso de una cirugía de cataratas.
¿Cuándo es recomendable operar de cataratas?
La cirugía está indicada al aparecer los primeros síntomas, es decir, cuando empieza a disminuir la agudeza visual en un punto que impide llevar su vida normal (como por ejemplo, problemas para conducir, ver televisión, distinguir carteles…). También en el caso en que haya presencia de deslumbramiento por el sol o las luces artificiales, problemas para leer o coser… Uno de los criterios suele ser la agudeza visual, que en el caso de cataratas operables la agudeza visual de lejos se reduce entre un 50 y un 70 % del total de visión, en función del tipo de catarata.
Sobre la lente intraocular, existen diferentes tipos. La lente más implantada actualmente es la lente trifocal, por la posibilidad de no necesitar el uso de gafas, sin embargo es el paciente quien debe decidir el tipo de lente que quiere que se le implante, en base a sus circunstancias personales y si cumple criterios médico- oftalmológicos establecidos. El estudio preoperatorio que se realiza a todos los pacientes, puede inclinarnos a favor de una lente u otra.
¿Qué tipos de lentes intraoculares existen?
Esencialmente hay cuatro tipos: Lentes monofocales, lentes monofocales tóricas, lentes multifocales y lentes multifocales tóricas. Dentro de las multifocales, las más comunes son las lentes trifocales (que poseen tres focos de visión nítida: lejos, intermedia y cerca).
Lente monofocal
Es una lente que proporciona una buena visión de un foco, preferiblemente de lejos. Para poder ver en las otras distancias (media y corta, si se corrige lejos) se necesitarían gafas para cubrir esa necesidad. Hasta hace unos años era la lente más implantada hasta la aparición de las lentes multifocales y trifocales. Rara vez producen molestias y son bien toleradas.
Lente multifocal
Esta lente cubre varios focos a la vez. Dentro de las multifocales las más implantadas son las lentes trifocales, las cuales permiten una buena visión lejana, intermedia y cercana. Las lentes multifocales, además de corregir los defectos habituales de hipermetropía o miopía, también corrigen la vista cansada denominada presbicia al poderse enfocar en cerca y lejos con ellas. Nos permite una independencia de gafas en el 90 % de las actividades de la vida diaria.
Lente tórica
Es una lente que además de corregir miopía o hipermetropía, también corrige el astigmatismo del ojo en el caso de ser necesario. Tanto las monofocales como las multifocales también pueden ser tóricas. Se implantan en una posición concreta dentro del ojo, ya que el astigmatismo es una ametropía ocular dependiente de la orientación (no como la miopía o la hipermetropía). Suelen implantarse a partir de -1.00 dioptría de astigmatismo.
Seguimiento recomendado en caso de cataratas y en el caso de ojo operado de cataratas
Si el oftalmólogo detecta unas cataratas, pero la visión aún no es muy reducida o hay pocos síntomas, se suele hacer seguimiento del paciente durante un tiempo hasta que se manifiestan dichos síntomas. Lo habitual es una revisión al año, aunque en el caso de cataratas subcapsulares posteriores o corticales puede que se recomiende un seguimiento cada seis meses, al ser estos tipos de cataratas los que crecen con mayor velocidad.
En el caso de ser un paciente ya operado de cataratas, es preferible revisar al paciente cada año. Puede ser, como ya se ha comentado, que aparezca una opacidad en la capsula posterior del cristalino al cabo de un tiempo (que es variable según el sujeto). En el caso de aparecer, se puede recomendar su tratamiento mediante láser yag.