Muchas personas han oído hablar de Botox, pero desconocen qué es exactamente, cómo se usa…

¿Hay tratamiento para rejuvenecer la mirada?
Con el paso de los años, la piel pierde su tono y firmeza y el tejido subcutáneo pierde volumen, pero la buena noticia es que hay tratamiento para rejuvenecer la mirada.
La zona que rodea los ojos y los párpados suele ser el área donde primero se manifiestan estos signos de la edad. Dichos signos, en muchas ocasiones, dependen de las expresiones realizadas durante la vida o de factores genéticos (como en el caso de la predisposición a tener ojeras o bolsas bajo los párpados inferiores).
Nuestro rostro y, concretamente, nuestra mirada son nuestra tarjeta de presentación cuando conocemos por primera vez a alguien y determinan mucho la edad que aparentamos. Por esto, cada vez resulta más común que tanto hombres como mujeres se interesen por las opciones existentes para rejuvenecer su mirada.
Es de sobra conocido que se comercializan muchos productos en forma de cremas antiedad o similares, los cuales pueden ser tratamientos de eficacia variable dependiendo de la persona (e incluso en ocasiones se ofrecen “tratamientos milagro” de dudosa efectividad).
En este post se hablará de aquellas opciones de eficacia probada y evidencia contrastada, que puede ofrecer un oftalmólogo especializado en tratamientos específicos (quirúrgicos o no) para rejuvenecer la mirada. Además, hablaremos de algunas de las patologías que involucran a los párpados y anexos del globo ocular que pueden tener repercusiones estéticas y en ocasiones requieren de cirugía. Un ejemplo son las enfermedades tiroideas –que pueden cambiar la expresión del rostro (mirada que parece asustada)– y que comentamos en una entrada anterior de este blog, ¿Cómo puede afectar al ojo las enfermedades de la tiroides?, en la que se nombraban algunos de los tratamientos con fines curativos y estéticos que ahora expondremos de manera más extensa.
Oculoplástica
La oculoplástica es una especialidad de la oftalmología que trata de forma clínica y quirúrgica las enfermedades de la órbita, párpados, vías lagrimales y la cara.
Los cirujanos oculoplásticos son oftalmólogos que se han especializado en la realización de diferentes tipos de cirugía facial y de los párpados, que van desde simples malposiciones de los párpados hasta complejas reconstrucciones que afectan a las zonas faciales frontales, temporales y mejillas. Es preciso un conocimiento completo y preciso de la anatomía y las funciones de los párpados y estructuras que los rodean.
Además de su función clínica (que siempre es la preferente), los cirujanos oculoplásticos velan por que el resultado sea el mejor posible estéticamente y el ojo se mantenga protegido. Esto ha hecho que muchos de ellos añadan a su formación el estudio y tratamiento de estética ocular, que abarca los párpados (cirugía estética palpebral) y el rostro que los rodea (cirugía estética facial), haciéndose especialistas en estética palpebral y facial. Esto se diferencia (de forma extraoficial) de la oculoplástica médica, la que estrictamente se encarga de tratar enfermedades que afectan a los párpados, las vías lagrimales y la órbita ocular. No son términos excluyentes, ya que, si médicamente se requiere un tratamiento para tratar una patología, el cirujano siempre va a buscar la forma de abordarlo para que el resultado sea lo más estético posible.
Cirugía estética palpebral y facial
Como ya se ha dicho en la cabecera del artículo, la piel del rostro y de los párpados, al envejecer, pierde tono y firmeza y el volumen de sus tejidos disminuye. Para ello, existen técnicas quirúrgicas y no quirúrgicas para tratar estos signos de edad y mejorar de esta manera el aspecto facial y de la mirada.
Cabe señalar que los párpados superiores, anatómicamente hablando, son la continuidad de la ceja y, a su vez, los párpados inferiores son la continuidad de las mejillas. Es decir, no son tejidos completamente aislados, sino que son parte de la piel que los rodea. Esto hace necesario que, si se busca un acabado estético perfecto, hay que abordar la zona periférica facial de los párpados con lifting de cejas o mejillas cuando se traten los párpados.
Hay diversos procedimientos para tratar y mejorar el aspecto facial y de la mirada que se pueden clasificar en quirúrgicos y no quirúrgicos.
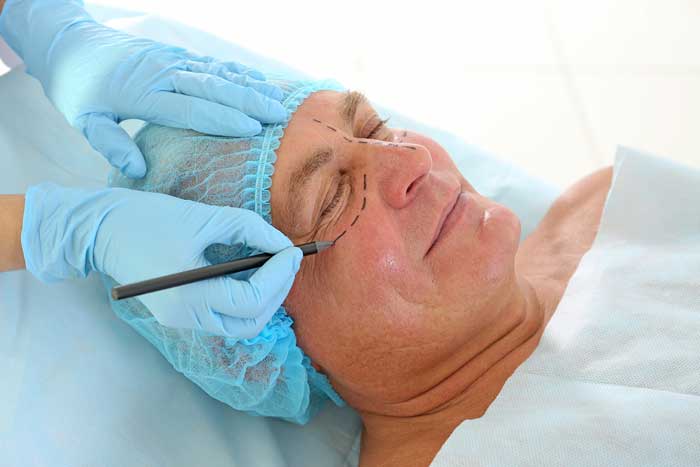
Tratamientos no quirúrgicos para rejuvenecer la mirada
Estos tratamientos tienen la ventaja de poder realizarse sin tener que pasar por el quirófano. También son utilizados como tratamientos complementarios a la cirugía.
Toxina botulínica
Se trata de un medicamento compuesto por una neurotoxina elaborada por una bacteria denominada Clostridium botulinum. Su acción inhibe por relajación la contracción de los músculos faciales, evitando la presencia de arrugas por movimiento de estos (llamadas “arrugas dinámicas”) como las patas de gallo, las arrugas de la frente o el entrecejo. En resumen, la toxina botulínica consigue que la piel del rostro se presente lisa ofreciendo un efecto lifting. De esta forma, se previene la formación de arrugas y las existentes se suavizan hasta ser casi inapreciables.
Se aplica sobre todo en las arrugas del tercio superior facial. Rara vez se han dado casos de efectos secundarios y su resultado estético es inmediato.
El tratamiento se realiza habitualmente en la misma consulta. El especialista en estética oculofacial aplica una pomada anestésica antes del tratamiento para evitar posibles molestias en el paciente. La toxina botulínica se inyecta en pequeñas cantidades en los músculos del rostro hasta conseguir el resultado deseado.
Después del tratamiento, se recomienda no realizar ejercicio en las primeras 24 horas, no tomar UVA ni realizar masajes faciales en la zona tratada.
Los resultados definitivos pueden apreciarse 4 días después y los efectos duran entre 5 y 6 meses, desapareciendo de forma progresiva. Este tratamiento facial se puede complementar con otros tratamientos médico-estéticos, como por ejemplo los rellenos faciales.
Ácido hialurónico
Se suele utilizar el ácido hialurónico, gel que posee la capacidad de retener el agua en un porcentaje equivalente a miles de veces su peso. Es por ello por lo que se emplea para hidratación de la epidermis ya que reconstituye las fibras que sostienen los tejidos de la piel, dando una mejor forma a la piel. Su efecto es cuádruple: hidrata la piel, atrae agua, estimula la producción de colágeno y rellena los surcos y arrugas dando volumen al rostro. Es el tratamiento perfecto para disimular la equeletonización (aspecto de esqueleto) que poseen algunos rostros al envejecer.
El ácido hialurónico es una sustancia que produce el propio organismo, aunque no todas las personas tienen el mismo nivel de producción (lo que se refleja en su rostro). La edad también implica una disminución en la capacidad de nuestro organismo de crearlo, y esto se refleja en nuestra piel.
En el mercado existen muchos tipos de ácido hialurónico. Principalmente, lo que cambia es su estructura y su tipo de densidad, dependiendo de la zona que se quiera tratar. Las zonas que se pueden tratar son:
- Aumento de pómulos
- Disimular las ojeras
- Dar proyección al mentón
- Mejorar los surcos nasogenianos (aquellos que aparecen cuando reímos).
No tiene efectos secundarios, cuando es 100% hialurónico y es un buen producto, simplemente produce inflamación transitoria por la misma inyección. Por otro lado, los resultados son muy notables. No es extraño que, tras las inyecciones, aparezca leve hinchazón y pequeños morados, por lo que tratamos la zona con cremas antinflamatorias durante unos días.
Tratamientos quirúrgicos
Tu mirada puede expresar cansancio sin que realmente lo estés. Suele deberse a que los párpados y el área oculofacial posee un exceso de piel o se ha descolgado por efecto de la gravedad, por falta de elasticidad, normalmente porque con el paso del tiempo la piel pierde sus propiedades elásticas y de regeneración celular. Además, tanto los párpados superiores como los inferiores pueden desarrollar «bolsas» debido a que la piel se estira, los músculos se debilitan y el tejido adiposo que rodea al globo ocular se vuelve más evidente.
El nombre clínico que recibe el exceso de piel en párpado superior es el de dermatocalasia. Para tratar la dermatocalasia, la solución es la microcirugía de los párpados denominada “blefaroplastia”. Como el abordaje es diferente según hablemos de los párpados superiores o inferiores, y lo que se busca mejorar son aspectos estéticos distintos, se divide en blefaroplastia superior e inferior. Los dos procedimientos se pueden realizar en la misma intervención si es necesario.
Blefaroplastia superior
El exceso de piel de los párpados superiores se puede tratar practicando una exéresis de la piel sobrante a través de una incisión camuflada en el surco natural del párpado. Si el párpado está caído, se suele reforzar el músculo elevador del párpado superior en la misma intervención. Las incisiones son cerradas con suturas muy finas.
Blefaroplastia inferior
Las clásicas ojeras se tratan con este tipo de microcirugía. Como en el caso anterior, se puede realizar una exéresis o reposición de la grasa de los párpados inferiores a través de una incisión oculta. En los casos en los que existe exceso de piel y/o laxitud horizontal del párpado, se reposiciona, siempre preservando la expresión de la mirada del paciente.
En ambos casos se trata de cirugías con pocos riesgos y el postoperatorio no es doloroso. Solo aparecerán leves hematomas e inflamación, de duración muy limitada, que afectarán la zona que rodea al ojo. Los resultados son evidentes en un periodo de 7 a 15 días y es, normalmente, una solución a largo plazo.
Prácticamente todo el mundo puede someterse a estos procedimientos. Solo existen algunas limitaciones oculares, por lo que el cirujano oftalmólogo oculoplástico realizará un estudio previo completo para valorar los posibles riesgos y minimizarlos.

Esquema gráfico de blefaroplastia superior e inferior.
Oculoplástica médica
Después de comentar los aspectos estéticos, vamos a tratar aquellas patologías relativas a los párpados, las vías lagrimales y la órbita. En algunos casos se hablará de la cirugía que se emplea para su tratamiento.
Ptosis palpebral
Toda caída del párpado superior recibe el nombre de ptosis, la cual puede llegar a cubrir la pupila impidiendo la visión. En ocasiones comporta alteración del campo visual parcial o total. Puede ocurrir debido a un accidente traumático, a la edad (al igual que la dermatocalasia) o a algunas patologías neurológicas. Puede estar presente al nacer (ptosis congénita) o puede desarrollarla más tarde (ptosis adquirida).
La mayor complicación de la ptosis per se, se presenta en aquellos niños con ptosis palpebral que cubre totalmente la visión, ya que pueden desarrollar ambliopía (ojo vago) o retraso del desarrollo debido a la limitación visual. Para saber más sobre el ojo vago puede consultar esta entrada dedicada a la ambliopía u ojo vago.
En los casos leves o muy leves, se considera un problema estético. La ptosis puede llegar a ser difícil de identificar, en ocasiones, si el caso es leve. Una ptosis leve o moderada, por lo general, no requiere cirugía durante las primeras etapas de vida ya que puede resolverse de forma espontánea.
El tratamiento de la ptosis es quirúrgico, y lo que se realiza es reparar el músculo que eleva el párpado o, en el caso de pérdida funcional del mismo, anclarlo al músculo que se sitúa en las cejas. Es frecuente que se realice blefaroplastia superior en la misma cirugía.
Ectropión palpebral
El ectropión es una condición en la que el párpado es desplazado hacia afuera del ojo, produciendo lo que se denomina “eversión palpebral”. Esto implica una exposición del ojo y por tanto induce sequedad ocular. Es más frecuente en pacientes en la tercera edad, y generalmente sólo afecta al párpado inferior. Dentro de sus causas tenemos: traumatismos, parálisis facial, procesos de cicatrización tras quemaduras e incluso puede tener origen genético.
Esta condición deja la superficie interna del párpado expuesta y propensa a la irritación. Si el ectropión no se trata, puede conducir a lagrimeo crónico, irritación ocular, enrojecimiento, dolor, legañas y en casos extremos perforación corneal debido a la exposición.
El tratamiento del ectropión es habitualmente quirúrgico y depende de la causa de ectropión diagnosticado. El fin siempre es recolocar el párpado inferior en su posición correcta, además de tratar los síntomas asociados de sequedad ocular. Las lágrimas artificiales y los ungüentos lubricantes pueden ayudar a aliviar los síntomas. Pero, por lo general, la cirugía es necesaria para corregir completamente la condición.
Entropión palpebral
Condición en la que el párpado inferior es desplazado hacia dentro del ojo, produciendo “inversión palpebral”. Es más común en los adultos mayores, y generalmente afecta sólo al párpado inferior. Esto causa irritación e incomodidad. Es muy incómodo, ya que las pestañas constantemente rozan la córnea.
Puede ocurrir debido a la edad o tras traumatismos, cicatrización, o cirugías previas. Si el entropión no se trata puede conducir a ojo rojo, irritado, doloroso y sensible a la luz y al viento, ya que el roce de las pestañas puede dañar la córnea y ocasionar infecciones oculares y pérdida de la visión. El tratamiento, al igual que la condición anterior, es quirúrgico, y su fin es recolocar el párpado inferior tratando de evitar roces con la córnea.
Parálisis facial
La parálisis facial es una condición neurológica que afecta a uno de los pares craneales, (aquellos nervios que conectan los órganos sensitivos de la cabeza con el cerebro), concretamente se trata de una parálisis del nervio facial o VII par craneal. Esta parálisis suele ser resultado de un daño temporal o permanente de dicho nervio.
El nervio facial inerva la mayoría de los músculos faciales, incluyendo aquellos que nos otorgan expresión facial. Es por esto por lo que aquellos pacientes que han sufrido de una parálisis facial les queda un gesto asimétrico en la boca, cejas y párpados. A nivel ocular, afecta al músculo orbicular (el músculo encargado del correcto cierre de los párpados) lo que hace que el cierre del ojo sea incompleto, condición conocida como “lagoftalmos”. Dicho lagoftalmos a su vez puede provocar lesiones corneales por exposición, lagrimeo y ectropión.
A menudo no se conoce la causa, pero se le ha relacionado con infecciones virales, extirpación de un neuroma acústico o de un tumor, cirugías cercanas como de extirpación de glándula parótida, traumatismos… en ocasiones se le confunde con un accidente cerebrovascular, por lo que primero hay que descartar esta condición.
El tratamiento y el pronóstico varían mucho dependiendo de la causa. El manejo es múltiple, en todos los casos se hace necesaria la lubricación ocular. También puede hacerse necesario usar una cámara húmeda, que crea un ambiente húmedo para que el ojo no se reseque. Dependiendo de la gravedad de la parálisis facial y el pronóstico, existen diferentes tipos de tratamiento quirúrgico, que incluyen:
- Peso del oro o platino del párpado superior, para hacer de peso y así cerrar el párpado.
- Este tipo de cirugía consiste en una elevación del ángulo externo del párpado para que de esta manera consiga cerrarlo por completo.
- Lifting de media cara o “lifting medio facial”, de esta manera mejora la posición facial y del párpado inferior de la parte afectada.
Tumoraciones palpebrales
Un tumor se define como un crecimiento anormal de células en cualquier parte del organismo que forma una masa o bulto. El carácter benigno o maligno del tumor se refiere a su capacidad o no de infiltrar los tejidos que le rodean, pudiendo producir metástasis en lugares distantes del tumor primario. La aparición de tumores puede ser más frecuente en zonas expuestas a radiación solar u otros tóxicos ambientales y por el propio envejecimiento (por perder las células la capacidad de poder dividirse de forma correcta).
La piel palpebral es la más fina y sensible del cuerpo. Como consecuencia, es la primera área del cuerpo en mostrar cambios resultantes del daño solar y el envejecimiento. Los tumores de los párpados pueden ser benignos o malignos Como en el resto del cuerpo, los tumores benignos de los párpados son bastante frecuentes, y reciben nombres bastante familiares, tales como chalazión (enquistamiento de un orzuelo), quiste seborreico (formado sobre una célula adiposa) o papiloma (relacionado con el virus del papiloma humano). Los malignos más frecuentes son tipos de cáncer de piel de párpados, siendo el carcinoma basocelular la forma más frecuente.
La mayoría de los carcinomas basocelulares se pueden extirpar con cirugía. Si no se tratan, estos tumores pueden crecer alrededor del ojo, en la órbita, los senos paranasales y el cerebro. Otros cánceres de párpados incluyen carcinoma de células escamosas, carcinoma de células sebáceas y melanoma maligno.
La presencia de nódulos o lesiones en los párpados que crecen, sangran o se ulceren sin cicatrizar deben ser evaluados siempre. Puede causar pérdida de pestañas o alterar la posición del párpado. Para el diagnostico se realiza una pequeña biopsia de la zona afectada para determinar si un tumor del párpado es maligno o benigno.
El tratamiento consiste en la exéresis quirúrgica y reconstrucción palpebral, de forma preferente. Los tumores malignos se eliminan por completo y el párpado se reconstruye mediante técnicas de cirugía plástica reconstructora para devolver su apariencia y función normales.
Obstrucción de las vías lagrimales
La lágrima es un componente indispensable para la visión nítida, como ya se ha hablado en la entrada de blog dedicada al ojo seco.
Su drenaje depende de que la vía lagrimal esté limpia y no obstruida. Comienza por los puntos lagrimales y continúa por unos conductos lagrimales que conectan por detrás de la nariz con la faringe. Con la edad, estos conductos acumulan desecho, pudiendo obstruir las vías lagrimales impidiendo el drenaje de la lágrima. Esto produce que los ojos se llenen de lágrima que acaba por rebosar y caer en forma de abundante lágrima, condición llamada “epífora”. Este lagrimeo es más frecuente con la edad.
La alteración del drenaje de las vías lagrimales, como decimos, se produce por una obstrucción en el sistema lagrimal. Dicha obstrucción puede provocar en un momento dado que se inflame y duela, condición conocida como dacriocistitis.
El tratamiento de la obstrucción lagrimal es quirúrgico y consiste en abrir una vía a través del hueso de la nariz que conecte el conducto lagrimal con la nariz. Esta cirugía recibe el nombre de dacriocistorinostomia, y es necesaria en aquellos pacientes que sufren de infecciones dolorosas de repetición en la zona.

Cirugía orbitaria
La órbita es la parte ósea del cráneo que contiene el ojo y todas sus estructuras asociadas que soportan sus funciones como son los músculos, nervios y vasos sanguíneos. Los ojos y éstas otras estructuras están envueltas por grasa que actúa como cojín de protección para el ojo.
En la órbita y sus tejidos pueden producirse procesos inflamatorios, tales como la enfermedad tiroidea ocular (explicada en la entrada de blog: Cómo puede afectar al ojo las enfermedades de la tiroides), tumores orbitarios, infecciones de la zona (como la celulitis), y traumatismos.
Es frecuente en pacientes que sufren este tipo de condiciones que refieran ver doble, pérdida visual y dolor sobre todo al movimiento ocular. La evaluación de las enfermedades orbitarias debe ser hecha por un especialista bien formado en cirugía orbitaria.
En el caso de la enfermedad tiroidea, si se encuentra en fase inactiva, puede requerir cirugía de párpados para tratar de mejorar la expresión del paciente provocado por el signo típico denominado “retracción palpebral” (los pacientes afectos de enfermedad tiroidea suelen tener una mirada «asustada”). Para ello, se realiza una cirugía de tipo blefaroplastia superior en la que se trata de hacer caer el párpado hacia la posición normal.
Otra cirugía que se practica en los pacientes con hipertiroidismo es la descompresión orbitaria. Esta cirugía trata de ampliar la cavidad orbitaria extirpando parte de las paredes óseas, para que la masa que hace protuir a los ojos tenga más espacio donde colocarse, reduciendo la presión que hay en la órbita debido al agrandamiento del volumen de los anexos oculares.
En el caso de que un paciente tenga un accidente traumático en el ojo que le provoque una fractura en los huesos orbitarios (habitualmente el suelo de la órbita) puede requerir cirugía reconstructora orbitaria utilizando rellenos con piel o grasa injertada del propio paciente. Otro caso que requiere reconstrucción de la órbita puede ser la extirpación de un tumor orbitario.
Si desea información sobre los
SERVICIOS DE ESTÉTICA OCULAR
del Centro INOF, pida cita al
933 933 156
Nuestro equipo le asesorará sobre el tratamiento más adecuado para usted.
Fuentes
- Ocular Adnexal Lymphoma: Monitoring Response to Therapy with Diffusion Weight Imaging., Calsina M, Surapaneni K De La Paz R, Kazim, M. Ophthalmic Plastic and reconstructive surgery. Nov/ Dec 2013 29(6):424-7
- Orbital fat decompression for Thyroid Eye Disease: Retrospective case review and criteria for optimal case selection», Calsina Prat MC, Braunstein AL, Glass LR, Kazim M. Ophtal Plast Reconstr Surg 2015 May-Jun;31(3):215-8
- Reconstruction of Combined Upper and Lower eyelid defects in a patient with lentigo maligna. Martinez-Palmer A, Calsina-Prat M, Ormaechea N, Toll A. Dermatol Surg 2017; 41 S111-S114.
- Solitary orbital myofibroma: clinical, radiographic, and histopathologic findings. A report of two cases. Calsina M, Philipone E, Patwardhan M, Eisig S, Prat J, Kazim M. Orbit. 2011 Aug;30(4):180-2
- Acute presentation of cavernous hemangioma of the orbit. Arora V, Calsina MC, Kazim M. 2011 Aug;30(4):195-7.
- A case report of conjunctival squamous cell carcinoma in a patient wearing an ocular prosthesis. Falah R, Martinez-Palmer A, Cartagena Guardado Y, Calsina-Prat M. Int J Surg Porced 2018,3:132
- A case report of conjunctival squamous cell carcinoma in a patient wearing an ocular prosthesis. Falah R, Martinez-Palmer A, Cartagena Guardado Y, Calsina-Prat M. Int J Surg Porced 2018,3:132
- Descompresión orbitaria grasa. Kazim M y Calsina M. Orbitopatia de Graves. ISBN: 978-84-7429-546-7.
- Orbital Grade decompression. Kazim M and Calsina M. Smith’s Ophthalmic Plastic and Reconstructive Surgery, Third Edition. ISBN 978-1-4614-0971-7.



